
主要死因別粗死亡率年次推移(1947年~2016年)
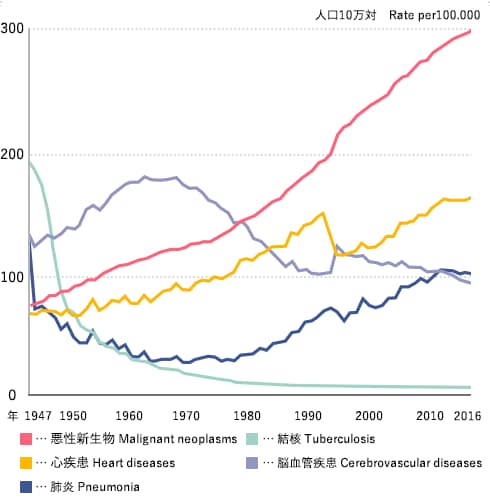
日本における死亡率の年次推移を死因別にみると、明治から昭和初期まで多かった結核、肺炎などの感染症が第2次世界大戦後急速に減少し、かわっていわゆる生活習慣病(がん、心疾患、脳血管疾患など)による死亡が上位を占めるようになりました。
近年は人口の高齢化の影響により、肺炎が脳血管疾患にかわり死因の第3位になっています。
がん(悪性新生物)は昭和56(1981)年から死因の第1位を占め、平成28(2016)年には37万2986人、人口10万対死亡率298.3であり、総死亡の28.5%を占めています。
出典:国立がん研究センター”がんの統計17”
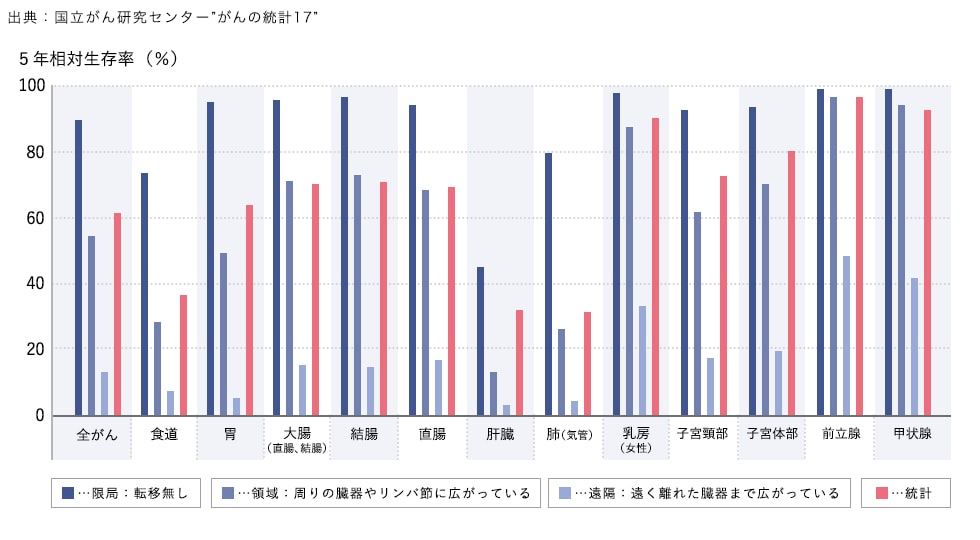
進行度別に見た各部位のがんの5年生存率
多くのがんにおいて90%近い患者様が診断後5年経っても生存しているという結果に対し、領域転移、遠隔転移するにつれて、5年生存率は下がっています。
注目されるがん治療の今
循環腫瘍細胞(以下、CTC)の研究は歴史的には古く、その存在は1869年にオーストリアの医師Thomas Ashworthによりはじめて記述されており(1)、その20年後にはイギリス人外科医Stephan Pagetにより「種と土壌の仮説(”seed and soil" theory)」が提唱されました(2)。
転移は特定のがん細胞(種)と、種の適合する他の組織(土壌)の応答によって生じる、というこの内容は2003年に立証され、種である血液中のCTCの解析ががんの病態予測において非常に重要な分野として認識されてきました。CTCの臨床研究は2004年に報告され、予後因子としてのCTCの重要性が示されました。
(1)Analysis of Circulating Tumor Cells (ACTC) Laboratory, Laboratory of Analytical Chemistry, Department of Chemistry, University of Athens, Athens, Greece.
(2) Paget, S. 1889. The distribution of secondary growths in cancer of the breast. The Lancet.
1:571-573.
がんの早期発見や治療の向上に加え、禁煙率の上昇が功を奏し、米国では順調にがんによる死亡率が低下し続けており、25年で27%低下していることをMedical Tribune新聞が2019年1月24日の1面で報道しています。
しかしながら、日本では年々増加し「2人に1人ががんになる時代」とも言われるようになっています。その要因の一つとして早期発見の遅れがあります。自治体などが乳がん検診の受診を呼びかけているものの、15年の日本の受診率は41%と米国の80%や先進国平均の61%を大きく下回っています。

がむしゃらに色々な治療に手を出してはいけません。
まずは、ご自分の中にどのようながん細胞がいるかを検査し、その結果をもとにどの治療がもっとも適しているのかを模索することが大切です。
通常PETは5mm以上、CT、MRIでは10mm以上成長していないがん細胞は検知できません。そのため当病院では、CTC検査を行います。CTC検査とは血管の中を動き回っているがんの種やがん細胞の死骸を発見することができる検査になります。
これにより通常5mm以上でないと発見できないがん細胞を2mmの段階で発見が可能です。このCTC検査で早期発見しがんと戦うことが私たちが考える一番の選択だと思いますし、私たちはその力になれればと考えています。
CTCとは何でしょうか?
がん細胞は周りの正常な組織を破壊しながら広がっていく(浸潤する)という特徴があります。この悪性の腫瘍が、がんです。時間とともに、悪性の腫瘍(がん)は、血管やリンパ管に入り、その流れにのって、ほかの臓器へと移動し、そこでもかたまりをつくるようになります。これががんの転移です。
その血液を流れているがん細胞をCTC(循環腫瘍細胞)と言います。
下図の紫色のものが、そのCTCになります。
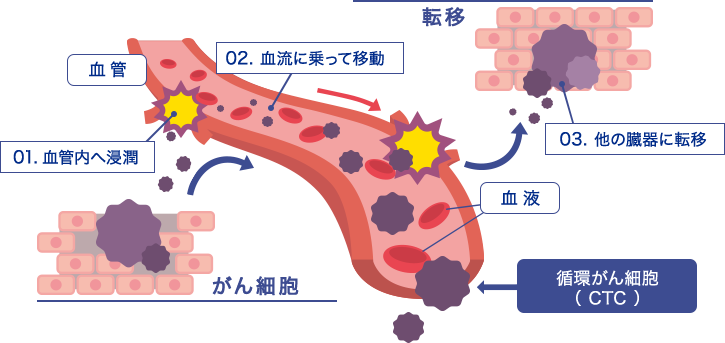
なぜがん細胞は血液中に流れるのでしょうか?
がんは周りにある組織の血管に働きかけて新しい血管を作らせ、そこから成長するための酵素や栄養を獲得し大きくなります。がん細胞が成長するためには血管とつながる必要があり、結果として血液中にがん細胞が流れるのです。
では、CTC検査は、何を検査するのでしょうか?

CTC検査では、「血液中を流れるがん細胞の数」を検査します。
患者様から血液をとらせていただき、患者様の血液にがん細胞が流れていないかを確認する検査が、この「CTC検査」になります。これにより成長途中のがん細胞があるかないかを知ることができます。
がん細胞は、PETで5mm以上、CT、MRIで10mm以上の眼に見える大きさにならないと発見することができません。しかしながら、このCTC検査は、眼に見える「固形のがん」ではなく、「血液の中にあるがん細胞」をみるため、眼に見える大きさになる前にがん細胞の有無を確認することができます。
以下が、がん細胞が眼で確認できるまでの成長イメージです。
がん細胞は目に見えるサイズから急激に成長する
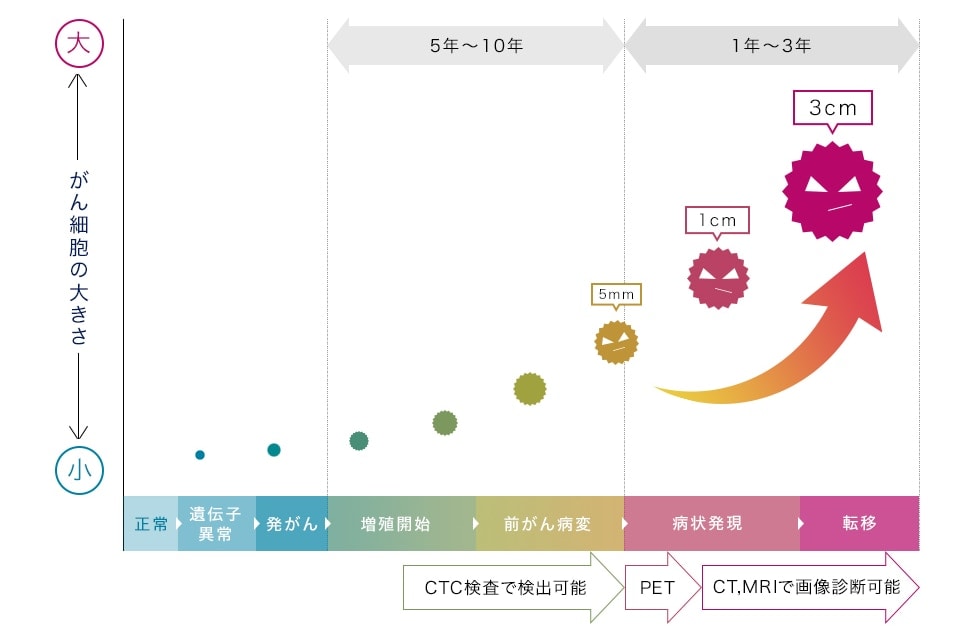
がん細胞は、画像に映る5mmから短期間で急激に成長します。ただしがん細胞そのものが突然できるわけではなく、5mmに至るまで長期間の時間をかけて細胞分裂を繰り返しながら成長します。(成長速度は人により異なります)
この成長段階で、血液中に流れているCTCを検査することが、
「早期発見」や「転移・再発の予防」につながります。
上記以外に「血液を流れるがん細胞(CTC)の検査」でわかること
例えば、血液から取り出したがん細胞に抗がん剤を作用させることにより「抗がん剤に対する感受性」を知ることができます。今、治療している抗がん剤が効果的かを判断することが可能です。
その他、分子標的薬や天然成分についてもわかります。
手術でがん細胞を切り取っても、眼に見えないがん細胞がなくなっているかはわかりません。がん細胞は血液やリンパを流れて他の部位に転移します。
手術やそのほかの治療後にその流れている血液から、がん細胞を検出できれば早期治療により、転移や再発を予防することが可能です。

血液中に流れているがん細胞を検出しているため、治療による濃度の変化を測定することができます。
がん細胞が平常値になっているかの判断に使用できるため、例えば標準治療後のがん細胞の数を確認することで治療を停止するか否かの判断をすることが可能です。
このようなお悩みの方がご来院されております。
- もう治療法がないと
診断された方 - 再発・進行がんの
転移を止めたい方 - 早期に治療を
開始したい方 - がんの予防を
したい方
病院で20年以上の経験がある専門医と内科医もいるので、ご安心してご相談ください。
ご希望によっては入院も可能です。
(入院を必要としない治療ですが、ご希望があれば空床状況によって可能です)
私たちは、おひとりおひとりに合った治療法のご提供、がんの早期発見を目的に、CTC検査を導入しました。
CTC検査結果と経験に基づいた患者様に寄り添った治療をご提供いたします。

診察・カウンセリングを行います。
過去の検査結果や画像診断結果があればご持参ください。
CTC検査のため、採血をいたします。

CTC検査結果のご説明とご病状を踏まえた治療のご提案いたします。

治療に応じた血液検査などを行います。
点滴治療を行います。
(所要時間は治療により変わります。)
治療が終了したら、状態を確認しお帰りいただきます。
治療後は、定期的な受診をおすすめします。(次回治療日予約)
検査費用
オンコカウント

治療後のCTCの血算・施術のフォロー。循環腫瘍細胞の存在の有無と、その濃度につい てのみ情報を提供。再発を早期に検出し、治療が効果を出しているか検査しフォロー アップのために用いるもの。
検査費用 176,000円
オンコトレース
血中循環細胞の分離と同定、その濃度についての報告。さらに、循環幹細胞(CSC)のマーカーを含むので、単なる数値だけではなく、幹細胞化しているがんの危険度も検査できる。
検査費用 220,000円
オンコノミックスプラス
血中循環腫瘍細胞の分離と同定、がん遺伝子の発現の検査および抗がん剤、ホルモン療法、モノクローン抗体、天然栄養成分への感受性検査。
検査費用 550,000円
信頼性:当院のCTC検査はRGCC社の検査を使用しており
欧州政府により検査の精度が認定されている検査になります。
医師紹介

(かとうたかし/Takashi Kato)
- 日本外科学会専門医
- 総合診療認定医
- 医学博士
皆様、はじめまして。加藤貴志と申します。
私は約20年にわたり外科全般(甲状腺、乳腺、食道疾患、胃・大腸疾患、肝胆膵疾患、血管疾患、内視鏡外科)および救急、麻酔業務に従事してまいりました。私がこれまで医師として働いてくることが出来たのは、患者様が肉体的・精神的にお元気になられて、その喜びを共有させて頂くことこそが最大の生きがいであったからです。
皆様が豊かな人生を送られますよう、私も全力でお手伝いさせて頂きます。
- 1998年 自治医科大学卒業
- 2007年 東北大学大学院医学博士課程修了、
東北大学病院移植・再建・内視鏡外科 他 - 2016年〜 現職